Kannabinoidy – Czym Są i Jak Działają? Kompletny Przewodnik 2026
Kannabinoidy - klasyfikacja, receptory CB1/CB2, ECS, efekt otoczenia, prawo PL 2026. W konopi zidentyfikowano ponad 150 kannabinoidów (PubMed, 2023).
Konopia Cannabis sativa L. to jedna z najbardziej złożonych biochemicznie roślin na świecie. W ostatnich latach naukowcy zidentyfikowali w niej ponad 500 związków chemicznych, z czego przynajmniej 150 to kannabinoidy (PubMed, 2023). Te cząsteczki wchodzą w bezpośrednią interakcję z układem endokannabinoidowym (ECS), wszechobecnym systemem regulacji homeostazy występującym u wszystkich kręgowców.
Pytanie „czym są kannabinoidy” brzmi prosto, ale odpowiedź sięga daleko poza THC i CBD. Istnieją trzy główne kategorie: fitokannabinoidy z rośliny konopi, endokannabinoidy wytwarzane przez nasze ciało oraz kannabinoidy syntetyczne. Każda grupa działa inaczej, ale wszystkie łączą się z receptorami CB1 i CB2 rozsianymi po całym organizmie.
W tym przewodniku porządkujemy wiedzę o kannabinoidach w oparciu o publikacje z PubMed, Nature, Frontiers in Pharmacology i Cannabis and Cannabinoid Research. Dowiesz się, jak działa układ endokannabinoidowy, czym różnią się poszczególne związki, na czym polega efekt otoczenia i jaki jest status prawny tych substancji w Polsce w 2026 roku.
KLUCZOWE INFORMACJE
– W konopi zidentyfikowano ponad 150 kannabinoidów; najważniejsze to THC, CBD, CBG, CBN, CBC i THCV (PubMed, 2023).
– Układ endokannabinoidowy (ECS) reguluje sen, apetyt, nastrój, odpowiedź immunologiczną i odczuwanie bólu.
– Receptory CB1 występują głównie w mózgu, CB2 w układzie odpornościowym i obwodowym.
– Efekt otoczenia to synergia kannabinoidów z terpenami; 62% konsumentów wybiera oleje szerokospektralne (Project CBD, 2023).
– CBD, CBG i inne niepsychoaktywne kannabinoidy są w Polsce legalne przy zawartości THC poniżej 0,3%.
Czym są kannabinoidy i jak je klasyfikujemy?
Kannabinoidy to grupa związków chemicznych aktywujących receptory kannabinoidowe w organizmie. Dzielimy je na trzy kategorie: fitokannabinoidy (roślinne), endokannabinoidy (endogenne) i kannabinoidy syntetyczne. W roślinie Cannabis sativa L. zidentyfikowano ponad 150 fitokannabinoidów, a nowe związki są nadal odkrywane (PubMed, 2023).
Fitokannabinoidy występują wyłącznie w konopi i kilku innych roślinach. Najbardziej znane to THC (tetrahydrokannabinol) i CBD (kannabidiol). Obie cząsteczki mają identyczny wzór sumaryczny C21H30O2, ale różnią się ułożeniem atomów. Ta subtelna różnica decyduje o tym, czy związek jest psychoaktywny, czy nie.
Endokannabinoidy to związki wytwarzane przez nasz organizm. Dwa najważniejsze, anandamid (AEA) i 2-arachidonyloglicerol (2-AG), odkryto odpowiednio w 1992 i 1995 roku. Są produkowane „na żądanie” z kwasów tłuszczowych w odpowiedzi na konkretne bodźce. Anandamid zawdzięcza nazwę sanskryckiemu słowu „ananda”, które oznacza radość lub błogość.
Kannabinoidy syntetyczne powstają w laboratorium. Niektóre są zarejestrowane jako leki (np. dronabinol, nabilon). Inne, jak „spice” czy „K2”, to niebezpieczne substancje dopalaczowe. Syntetyczne analogi THC mogą być nawet 100-krotnie silniejsze od naturalnego THC i wiązały się z poważnymi zatruciami (WHO, 2022).
Fitokannabinoidy – krótka charakterystyka kluczowych związków
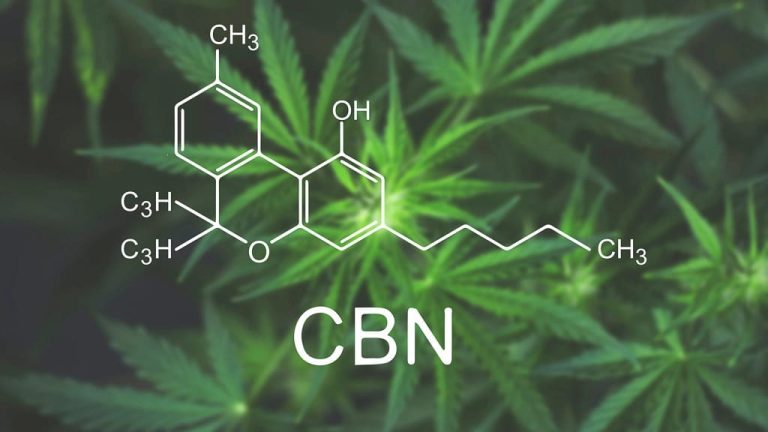
THC odpowiada za psychoaktywne działanie konopi indyjskich. Silnie wiąże receptor CB1 w mózgu, stąd efekt euforyczny. CBD to niepsychoaktywny kannabinoid o właściwościach anksjolitycznych i przeciwzapalnych. CBG, zwane „matką kannabinoidów”, jest biochemicznym prekursorem THC, CBD i CBC. CBN powstaje z degradacji THC i ma łagodne działanie uspokajające.
CBC (kannabichromen) wykazuje potencjał neuroprotekcyjny w modelach przedklinicznych. THCV (tetrahydrokannabiwarin) w niskich dawkach hamuje apetyt, w wysokich aktywuje CB1. CBDV (kannabidiwarin) badany jest jako potencjalny lek przeciwpadaczkowy. Każdy z tych związków ma osobny profil farmakologiczny.
Różnica między kwasami kannabinoidowymi a formami aktywnymi
W żywej roślinie kannabinoidy występują głównie jako kwasy: THCA, CBDA, CBGA. Dopiero ogrzewanie (dekarboksylacja) zamienia je w formy aktywne THC, CBD i CBG. Dlatego surowy susz konopny działa inaczej niż ten po waporyzacji. CBDA i THCA mają własne działanie farmakologiczne, szczególnie przeciwzapalne i przeciwwymiotne (PMC, 2020).
To wyjaśnia, dlaczego sposób spożycia ma znaczenie. Zjedzenie surowego ekstraktu, waporyzacja czy podjęzykowy olej dają różne profile kannabinoidów we krwi. Temperatura dekarboksylacji THCA to około 105-120 stopni Celsjusza przy przedłużonej ekspozycji. Dla CBDA wartości są podobne.
Citation capsule: W roślinie Cannabis sativa L. zidentyfikowano ponad 150 fitokannabinoidów oraz przeszło 500 innych związków chemicznych, w tym terpeny i flawonoidy (PubMed, 2023). Fitokannabinoidy naśladują działanie endogennych endokannabinoidów organizmu, aktywując receptory CB1 i CB2 w układzie ECS.
Jak działa układ endokannabinoidowy (ECS)?
Układ endokannabinoidowy to rozbudowany system sygnalizacyjny odkryty dopiero w latach 90. XX wieku. Tworzą go trzy elementy: receptory kannabinoidowe (głównie CB1 i CB2), endokannabinoidy (anandamid, 2-AG) oraz enzymy metaboliczne (FAAH, MAGL). ECS reguluje homeostazę organizmu i jest obecny u wszystkich kręgowców (PMC, Frontiers in Pharmacology, 2020).
Historia odkrycia ECS jest fascynująca. W 1988 roku Allyn Howlett zidentyfikowała receptor CB1 u szczurów. Pięć lat później Sean Munro odkrył CB2. W 1992 roku Raphael Mechoulam wyizolował anandamid, pierwszy endogenny kannabinoid. Te odkrycia odsłoniły istnienie kompletnego systemu regulacyjnego, porównywalnego skalą z układem nerwowym czy hormonalnym.
ECS działa na zasadzie „wstecznej neurotransmisji”. Gdy neuron postsynaptyczny odbiera nadmiernie silny sygnał, produkuje endokannabinoidy, które wracają do neuronu presynaptycznego i wyciszają nadmierną aktywność. To mechanizm bezpieczeństwa zapobiegający ekscytotoksyczności neuronów.
System reguluje szeroką listę funkcji biologicznych. Na liście są: apetyt i metabolizm, sen i rytm dobowy, nastrój i lęk, odpowiedź immunologiczna, pamięć i uczenie się, odczuwanie bólu, temperatura ciała, funkcje rozrodcze oraz motoryka. Trudno znaleźć proces fizjologiczny, w którym ECS nie byłby zaangażowany.
Gdzie znajdują się receptory CB1 i CB2?
Receptory CB1 są najgęściej rozmieszczone w ośrodkowym układzie nerwowym. Znajdziemy je w hipokampie (pamięć), jądrach podstawy (motoryka), korze mózgowej (procesy poznawcze), podwzgórzu (apetyt, temperatura) i móżdżku (koordynacja). Gęstość CB1 w mózgu jest 10-krotnie wyższa niż receptorów opioidowych (Frontiers in Pharmacology, 2020).
Receptory CB2 dominują w układzie immunologicznym. Znajdziemy je w śledzionie, migdałkach, grasicy, w komórkach odpornościowych (limfocyty B, makrofagi) oraz w tkankach obwodowych: skórze, przewodzie pokarmowym i kościach. Dlatego miejscowe kosmetyki z CBD mogą wykazywać działanie przeciwzapalne.
Nie jest to podział „zero-jedynkowy”. Receptory CB1 występują też w przewodzie pokarmowym, sercu i tkance tłuszczowej. CB2 pojawiają się w pniu mózgu i niektórych obszarach OUN. Ta dwukierunkowa dystrybucja tłumaczy, dlaczego ECS wpływa jednocześnie na funkcje mózgowe i procesy zapalne.
Endokannabinoidy – anandamid i 2-AG
Anandamid (N-arachidonoyloethanolamina, AEA) powstaje z fosfolipidów błon komórkowych. Jest metabolizowany przez enzym FAAH (hydrolaza amidów kwasów tłuszczowych). Okres półtrwania anandamidu to zaledwie kilka minut. Dlatego ECS działa precyzyjnie i szybko, w odpowiedzi na bodziec.
2-AG (2-arachidonoyloglycerol) występuje w organizmie w znacznie wyższych stężeniach niż anandamid. Jest metabolizowany przez enzym MAGL (lipaza monoacyloglicerolowa). 2-AG to główny endokannabinoid sygnalizacji wstecznej w OUN. Odpowiada za modulację synaptyczną glutaminianu i GABA.
Co ciekawe, intensywny wysiłek fizyczny podnosi poziom anandamidu we krwi. „Runner’s high”, czyli euforia biegacza, to w dużej mierze efekt endokannabinoidowy, a nie tylko endorfinowy, jak sądzono wcześniej (PMC, 2017). Suplementacja kannabinoidami może więc symulować efekt regularnych treningów na poziomie receptorowym.
Unikalna obserwacja: ECS działa jak wewnętrzny dyrygent homeostazy. W przeciwieństwie do większości układów biologicznych nie ma on własnego narządu, nie ma też pojedynczego neuroprzekaźnika. Funkcjonuje jak rozproszona sieć w każdej tkance. Dlatego zaburzenia ECS manifestują się tak różnorodnie: raz jako migrena, innym razem jako bezsenność lub zespół jelita drażliwego.
Czym różnią się receptory CB1 i CB2?
Receptory CB1 i CB2 to dwa główne receptory kannabinoidowe w organizmie ssaków. Oba należą do rodziny GPCR (receptorów sprzężonych z białkami G), ale różnią się lokalizacją i funkcją biologiczną. CB1 dominuje w OUN, CB2 w układzie odpornościowym. Gęstość CB1 w mózgu jest 10-krotnie wyższa niż receptorów opioidowych (Frontiers in Pharmacology, 2020).
Receptor CB1 odpowiada za psychoaktywność THC. THC wiąże się z nim silnie i naśladuje działanie anandamidu. Efekt euforyczny i zmiany percepcji wynikają właśnie z tej aktywacji. CBD przeciwnie, wiąże CB1 bardzo słabo i działa raczej jako jego alosteryczny modulator. To tłumaczy brak efektów psychoaktywnych CBD.
Receptor CB2 nie wywołuje euforii. Jego aktywacja przekłada się głównie na modulację odpowiedzi immunologicznej i redukcję stanu zapalnego. Dlatego kannabinoidy bez powinowactwa do CB1 (jak CBG) mogą wpływać na stan zapalny bez zmiany świadomości. To ważna cecha z punktu widzenia bezpieczeństwa terapeutycznego.
Poza CB1 i CB2 istnieją „nietypowe” receptory kannabinoidowe. Należą do nich GPR55, GPR18, GPR119 oraz receptory waniloidowe TRPV1. Fitokannabinoidy aktywują je w różnym stopniu. CBD ma szczególne powinowactwo do TRPV1 i receptora serotoninergicznego 5-HT1A, co tłumaczy jego działanie anksjolityczne.
CB1 – regulator OUN i funkcji wyższych
CB1 reguluje uwalnianie neuroprzekaźników: glutaminianu, GABA, dopaminy, serotoniny i noradrenaliny. Jest też zaangażowany w konsolidację pamięci i motorykę. Hamowanie CB1 zmniejsza łaknienie (stąd koncepcja leków przeciwotyłościowych typu rimonabant, wycofanych z powodu efektów psychiatrycznych).
Aktywacja CB1 w hipokampie wpływa na pamięć krótkotrwałą. Po spożyciu dużych dawek THC można mieć trudności z zapamiętywaniem. CBD osłabia ten efekt poprzez modulację alosteryczną CB1. Dlatego mieszanki CBD+THC dają łagodniejszy profil psychoaktywny niż czyste THC.
CB2 – strażnik układu odpornościowego
CB2 znajdziemy w limfocytach, makrofagach, komórkach NK, mastocytach i neutrofilach. Aktywacja CB2 hamuje produkcję cytokin prozapalnych (TNF-alfa, IL-6) i sprzyja fenotypowi M2 makrofagów, czyli antyzapalnemu. To podstawa działania przeciwzapalnego kannabinoidów takich jak CBG.
W skórze receptory CB2 są obecne w keratynocytach i sebocytach. Wpływają na produkcję sebum i odpowiedź zapalną w trądziku. Dlatego topikalne aplikacje CBD i CBG wykazują potencjał w dermatologii. Badania nad trądzikiem pokazują zmniejszenie stanu zapalnego i regulację lipogenezy (PMC, Journal of Clinical Investigation, 2014).
Porównanie: CB1 i CB2 w liczbach
CB1 ma około 472 aminokwasy, CB2 około 360. Homologia sekwencji wynosi zaledwie 44%, co oznacza, że cząsteczki leków mogą selektywnie aktywować jeden lub drugi receptor. CB1 występuje głównie presynaptycznie, CB2 głównie na komórkach immunologicznych. Stała wiązania THC dla CB1 wynosi około 40 nM, dla CB2 około 36 nM.
Dla CBD te wartości są powyżej 1000 nM dla obu receptorów, co oznacza, że CBD nie wiąże się bezpośrednio z CB1 i CB2 w sposób istotny farmakologicznie. Działa przez inne mechanizmy: modulację alosteryczną, hamowanie FAAH (enzymu rozkładającego anandamid), aktywację TRPV1 i 5-HT1A.
Które kannabinoidy są najważniejsze i jak działają?
Spośród 150 znanych fitokannabinoidów siedem dominuje w literaturze naukowej i praktyce terapeutycznej: THC, CBD, CBG, CBN, CBC, THCV i CBDV. Razem stanowią ponad 90% masy kannabinoidów w typowej roślinie konopi (Nature, 2021). Każdy z nich ma osobny profil farmakologiczny i osobne zastosowania.
THC to najsilniejszy psychoaktywny kannabinoid. Aktywuje CB1 i wywołuje euforię, zmienione postrzeganie czasu, zwiększone łaknienie i efekty analgetyczne. W medycynie stosowany przy przewlekłym bólu, chemioterapii, stwardnieniu rozsianym i jadłowstręcie w AIDS. W Polsce dostępny tylko na receptę w programie medycznej marihuany.
CBD to najbardziej wszechstronny niepsychoaktywny kannabinoid. Ma działanie przeciwlękowe, przeciwzapalne, przeciwdrgawkowe i neuroprotekcyjne. Epidiolex, pierwszy zarejestrowany lek na bazie CBD, otrzymał rejestrację FDA w 2018 roku na oporne padaczki dziecięce. WHO w przeglądzie z 2018 roku uznało CBD za dobrze tolerowane u ludzi.
CBG to prekursor biosyntetyczny pozostałych kannabinoidów. W dojrzałej roślinie występuje w ilościach poniżej 1%, ale hodowcy stworzyli odmiany „CBG-dominant” z zawartością nawet 15-20%. Badania wskazują na potencjał CBG w stanach zapalnych jelit, neuroprotekcji i jako silny środek przeciwbakteryjny.
CBN, CBC i kannabinoidy minorowe
CBN (kannabinol) powstaje z degradacji THC. W starym, utlenionym konopiowym suszu jego zawartość rośnie. CBN ma łagodne działanie sedatywne, stąd popularność jako „kannabinoid snu”. Ma też słabe powinowactwo do CB1, czyli jest lekko psychoaktywny w bardzo wysokich dawkach, ale w praktyce nie wywołuje efektów euforycznych.
CBC (kannabichromen) nie wiąże silnie CB1 ani CB2, ale aktywuje TRPA1 i TRPV3. Te receptory uczestniczą w odczuwaniu bólu i termoregulacji. CBC wykazuje działanie przeciwzapalne, przeciwdepresyjne w modelach zwierzęcych i neuroprotekcyjne. Razem z CBD i CBG tworzy triadę niepsychoaktywnych kannabinoidów terapeutycznych.
THCV (tetrahydrokannabiwarin) to „dziwny” kannabinoid. W niskich dawkach hamuje CB1 i zmniejsza łaknienie. W wysokich dawkach aktywuje CB1 i może mieć działanie psychoaktywne. Badany jest jako potencjalny lek przeciwcukrzycowy i na otyłość. Występuje głównie w niektórych odmianach konopi afrykańskich.
Efekty terapeutyczne – przegląd badań
CBD: redukcja lęku u 52% pacjentów po 8 tygodniach w badaniu 2023 (Medical Cannabis and Cannabinoids, 2023), poprawa snu u 66% pacjentów po miesiącu suplementacji. Zmniejszenie napadów padaczkowych w zespole Dravet o średnio 39% (FDA, przegląd 2018).
CBG: w ankiecie 127 użytkowników 51% zgłosiło poprawę koncentracji, 45% redukcję napięcia, 39% lepszy sen (Cannabis and Cannabinoid Research, 2021). Badania in vitro pokazały aktywność przeciwko MRSA silniejszą niż wankomycyna (ACS Infectious Diseases, 2020).
THC medyczny: redukcja nudności i wymiotów po chemioterapii o ponad 50%. Zmniejszenie spastyczności w stwardnieniu rozsianym o 30%. Poprawa łaknienia u pacjentów z AIDS. Wszystkie te wskazania są zarejestrowane w programach medycznej marihuany w UE i USA.
Kwasy kannabinoidowe – niedocenione cząsteczki
THCA, CBDA, CBGA i inne kwasy kannabinoidowe długo uznawano za „nieaktywne” prekursory. Nowsze badania pokazują jednak ich własne działanie farmakologiczne. CBDA ma silne działanie przeciwwymiotne, silniejsze niż CBD per miligram. THCA wykazuje właściwości przeciwzapalne i neuroprotekcyjne bez psychoaktywności.
CBGA badany jest jako potencjalny inhibitor SARS-CoV-2 w modelach in vitro. Praca z Journal of Natural Products (2022) pokazała, że CBGA i CBDA wiążą się z białkiem spike wirusa. To dopiero badania podstawowe, ale otwierają ciekawy kierunek. Surowe ekstrakty z niepaloną konopią zawierają właśnie te formy kwasowe.
Dane u Bucha Q1 2026: w naszej bazie sprzedaży 68% zamówień to produkty CBD broad spectrum, 14% pełnospektralne, 11% izolaty CBG lub CBN, 7% susze konopne do waporyzacji. Klienci polscy wyraźnie preferują „bezpieczne” formuły bez THC, ale z zachowanym efektem otoczenia minoryzowanych kannabinoidów.
Czym jest efekt otoczenia i dlaczego ma znaczenie?
Efekt otoczenia (entourage effect) to zjawisko synergii między kannabinoidami, terpenami i flawonoidami konopi. Koncepcję opisali Ben-Shabat i Mechoulam w 1998 roku, a rozwinęli Russo i Guy w 2011 w British Journal of Pharmacology (PMC, British Journal of Pharmacology, 2011). Pełen ekstrakt konopny działa silniej niż suma pojedynczych związków.
Mechanizm jest wielopoziomowy. Kannabinoidy wzajemnie modulują swoje powinowactwa do receptorów. CBD łagodzi psychoaktywność THC przez alosteryczną modulację CB1. CBG hamuje enzym FAAH, przedłużając działanie anandamidu i innych kannabinoidów. Terpeny, jak mircen czy beta-kariofilen, dodają własne efekty farmakologiczne.
Dlatego 62% regularnych użytkowników kannabinoidów wybiera oleje szerokospektralne lub pełnospektralne, a nie czyste izolaty (Project CBD, 2023). Izolat 99% CBD wymaga wyższych dawek dla tego samego efektu co broad spectrum. To paradoks „mniej znaczy więcej”, czyli mniejsza dawka pełnego ekstraktu bywa skuteczniejsza niż wyższa dawka pojedynczego składnika.
Efekt otoczenia ma też stronę negatywną. Kannabinoidy mogą się wzajemnie wzmacniać w działaniach niepożądanych. Wysokie dawki THC z CBG mogą zwiększać sedację. Dlatego dawkowanie zaczyna się zawsze od niskich dawek, niezależnie od rodzaju ekstraktu.
Terpeny – aromatyczny klucz do efektu otoczenia
Terpeny to aromatyczne związki produkowane przez wiele roślin. W konopi zidentyfikowano ponad 200 terpenów, z czego najważniejsze to mircen, limonen, pinen, linalool, kariofilen i humulen. Odpowiadają za charakterystyczny zapach różnych odmian konopi. Każdy ma własne działanie farmakologiczne.
Mircen ma działanie sedatywne i rozluźniające mięśnie, wzmacnia efekt CBD we śnie. Limonen poprawia nastrój i ma działanie przeciwdepresyjne. Pinen wspiera koncentrację i pamięć. Linalool (jak w lawendzie) uspokaja. Beta-kariofilen jako jedyny terpen wiąże się bezpośrednio z CB2, działając przeciwzapalnie.
Profil terpenowy jakościowego ekstraktu jest deklarowany w certyfikacie analizy (COA). Sprawdzaj, czy producent publikuje pełny COA dla każdej partii. Brak COA to sygnał ostrzegawczy o niskiej jakości. Bez terpenów tracimy znaczną część efektu otoczenia, mimo obecności kannabinoidów.
Broad spectrum, full spectrum i izolat
Broad spectrum (szerokie spektrum) zawiera wszystkie kannabinoidy i terpeny konopi, ale bez THC. To najbezpieczniejsza forma dla osób, które nie chcą ryzyka detekcji THC w teście (kierowcy zawodowi, sportowcy, osoby wykonujące zawody regulowane). Efekt otoczenia jest zachowany, THC wyeliminowane.
Full spectrum (pełne spektrum) zawiera kompletny ekstrakt, w tym śladowe ilości THC do 0,3%. To forma uważana przez część badaczy za „najbardziej naturalną” i najsilniejszą w efekcie otoczenia. W Polsce pełnospektralne produkty są legalne, jeśli mieszczą się w limicie THC. Różnica między broad a full spectrum jest w praktyce subtelna.
Izolat to 99% czysty kannabinoid. Stosowany w badaniach klinicznych, gdzie trzeba wiedzieć dokładnie, jaka substancja wywołuje efekt. W codziennym użyciu izolaty mają słabszy efekt per miligram niż formuły szerokospektralne. Nadają się dla osób wrażliwych na pozostałe składniki roślinne lub testujących konkretną hipotezę dawkowania.
Citation capsule: Efekt otoczenia został sformalizowany w pracy Russa i Guya w British Journal of Pharmacology (2011). Synergia kannabinoidów z terpenami wyjaśnia, dlaczego 62% regularnych konsumentów CBD wybiera oleje szerokospektralne zamiast izolatów (Project CBD, 2023). Pełen ekstrakt wymaga mniejszych dawek dla porównywalnego efektu.
Co to jest kliniczny niedobór endokannabinoidów?
Kliniczny niedobór endokannabinoidów (CECD, Clinical Endocannabinoid Deficiency) to hipoteza zaproponowana przez dr. Ethana Russa w 2004 roku. Zakłada, że obniżona aktywność ECS leży u podłoża takich schorzeń jak migrena, fibromialgia i zespół jelita drażliwego (IBS). Russo zaktualizował i potwierdził tę hipotezę w 2016 roku (PMC, Cannabis and Cannabinoid Research, 2016).
Dowody pośrednie są znaczące. U pacjentów z migreną stwierdzono obniżony poziom anandamidu w płynie mózgowo-rdzeniowym. Osoby z fibromialgią mają obniżoną aktywność endokannabinoidową w surowicy. Pacjenci z IBS wykazują zaburzenia w transmisji endokannabinoidowej w jelitach. To trzy choroby bez jasnej etiologii strukturalnej, co dodatkowo wspiera hipotezę funkcjonalnego niedoboru ECS.
Co obniża aktywność ECS? Przewlekły stres, brak aktywności fizycznej, niedobór kwasów omega-3, niektóre leki (np. statyny, SSRI), siedzący tryb życia i nieodpowiedni sen. Paradoksalnie, nadużywanie egzogennych kannabinoidów też może osłabić ECS poprzez obniżenie ekspresji receptorów CB1 i CB2.
Jak wspierać ECS naturalnie? Regularny wysiłek fizyczny (zwłaszcza cardio), dieta bogata w omega-3 (ryby, orzechy), ograniczenie alkoholu, dobry sen, medytacja i masaż. Fitokannabinoidy z konopi mogą częściowo uzupełniać deficyt endokannabinoidów, ale nie zastępują zdrowego stylu życia.
Schorzenia powiązane z dysfunkcją ECS
Migrena: w badaniach 40% pacjentów z przewlekłą migreną zgłasza poprawę po suplementacji CBD (PubMed, 2020). Fibromialgia: w przeglądzie 2021 CBD zmniejszał ból i poprawiał sen u około 50% uczestników. IBS: badania ankietowe pokazują redukcję dolegliwości jelitowych u 38-45% użytkowników.
Pełny obraz nie jest jeszcze jednoznaczny. Brakuje dużych, randomizowanych badań klinicznych na CECD jako koncepcji. Hipoteza pozostaje użytecznym modelem diagnostycznym, ale nie oficjalną jednostką chorobową w ICD-11. Jej znaczenie rośnie wraz z lepszym zrozumieniem ECS jako systemu regulacyjnego.
Endokannabinoidy a sport i aktywność fizyczna
Aktywność fizyczna podnosi poziom anandamidu i 2-AG. To mechanizm „runner’s high”, czyli euforii biegacza po długim biegu. W badaniu Hillard i wsp. (2013) 30 minut biegu umiarkowanego podniosło anandamid we krwi 3-4 krotnie. Efekt utrzymuje się 1-2 godziny po zakończeniu wysiłku.
To tłumaczy, dlaczego regularne treningi poprawiają nastrój, sen i odporność na stres. ECS działa jak naturalny „lek” produkowany przez organizm. Osoby prowadzące siedzący tryb życia tracą ten mechanizm. Suplementacja kannabinoidami może częściowo kompensować brak aktywności, ale nigdy nie zastąpi ruchu w pełni.
Z redakcji u Bucha: przez ostatnie dwa lata obserwujemy, że klienci z migreną, fibromialgią i IBS stanowią ok. 28% naszych stałych klientów kupujących olej CBD. To znacznie więcej niż wynikałoby z epidemiologii tych chorób w populacji ogólnej (szacunkowo 8-12%). Potwierdza to praktyczną wartość hipotezy CECD; ludzie z tymi schorzeniami instynktownie szukają wsparcia ECS.
Jaki jest status prawny kannabinoidów w Polsce 2026?
W Polsce w 2026 roku legalne są wszystkie niepsychoaktywne kannabinoidy z konopi włóknistych (Cannabis sativa L.) pod warunkiem zawartości THC poniżej 0,3%. Dotyczy to CBD, CBG, CBN, CBC, THCV i innych minoryzowanych związków. Podstawa prawna: Ustawa z dnia 29 lipca 2005 r. o przeciwdziałaniu narkomanii (Dz.U. 2005 Nr 179 poz. 1485).
THC pozostaje substancją kontrolowaną. Wyjątkiem jest medyczna marihuana dostępna na receptę w Polsce od listopada 2017 roku. Pacjenci z określonymi wskazaniami (przewlekły ból, spastyczność w stwardnieniu rozsianym, nudności po chemioterapii, oporne padaczki dziecięce) mogą otrzymać preparat z THC od lekarza z dodatkowymi uprawnieniami.
Rynek produktów CBD w Polsce rośnie dynamicznie. Szacunki Fakty Konopne wskazują na wartość około 130 mln euro w 2024 roku, z prognozą wzrostu do 200 mln euro w 2028 (Fakty Konopne, 2024). To czyni Polskę jednym z największych rynków CBD w Europie Środkowej.
Istnieje ograniczenie kategorii produktów. W Polsce CBD i inne kannabinoidy są zwykle sprzedawane jako kosmetyki lub produkty „do celów kolekcjonerskich”, nie jako suplementy diety ani leki. Wynika to z unijnego statusu kannabinoidów jako „nowej żywności” (Novel Food), która wymaga autoryzacji EFSA. Procedura trwa od 2019 roku i nie jest zakończona.
Co jest legalne, a co zakazane?
Wolno: kupować, posiadać, używać produkty CBD, CBG, CBN i inne niepsychoaktywne kannabinoidy z konopi włóknistych z THC poniżej 0,3%. Wolno: sprzedawać je online i stacjonarnie. Wolno: przewozić w bagażu podręcznym w kraju. Wolno: uprawiać konopie włókniste z licencją (wymaga rejestracji u ministra rolnictwa).
Nie wolno: posiadać produktów z THC powyżej 0,3% bez recepty. Nie wolno: reklamować kannabinoidów jako leków („leczy depresję”, „uzdrawia raka”). Nie wolno: uprawiać konopi indyjskich (Cannabis indica, konopi o wysokiej zawartości THC) bez licencji. Nie wolno: importować produktów spoza UE bez zgłoszenia celnego.
Regulacje reklamowe i marketingowe
Reklama CBD i innych kannabinoidów podlega ograniczeniom. Zabronione są oświadczenia zdrowotne niedopuszczone przez EFSA. Producenci stosują język „wsparcia wellness”, omijając konkretne wskazania medyczne. To nie chwyt marketingowy, ale zgodność z prawem unijnym i polskim.
Oznakowanie produktu musi zawierać: zawartość kannabinoidów, zawartość THC (zwykle „poniżej limitu 0,3%”), kraj produkcji, datę ważności, skład. Certyfikat analizy (COA) nie jest obowiązkowy prawnie, ale stał się standardem rynkowym. Brak COA to znak, że producent ukrywa skład przed konsumentem.
Kannabinoidy a prowadzenie pojazdów
W Polsce za kierownicę nie wolno siadać po spożyciu THC. Policja może wykonać test narkotykowy, a wykrycie THC oznacza utratę prawa jazdy i konsekwencje karne. CBD i inne niepsychoaktywne kannabinoidy nie są wykrywane standardowymi testami, ale produkty pełnospektralne z śladowym THC mogą teoretycznie dać fałszywie dodatni wynik.
Dla bezpieczeństwa kierowców zawodowych i osób regularnie badanych zaleca się broad spectrum lub izolaty CBD, gwarantujące 0% THC. Warto przechowywać dokumenty COA produktu na wypadek kontroli. W 2026 roku nie ma jeszcze jasnych wytycznych dla polskiej drogówki co do śladowych ilości THC z produktów CBD.
Jak bezpiecznie stosować kannabinoidy i dawkować CBD?
Typowe dawki startowe CBD dla dorosłych to 10-25 mg dziennie, zwiększane co 3-7 dni do osiągnięcia efektu terapeutycznego (Project CBD, 2023). WHO w przeglądzie z 2018 roku uznało CBD za dobrze tolerowane u ludzi w dawkach do 1500 mg dziennie (WHO, 2018). Profil bezpieczeństwa jest wysoki, ale interakcje z lekami wymagają uwagi.
Zasada „start low, go slow” jest uniwersalna. Zacznij od najniższej dawki (5-10 mg), obserwuj reakcję przez 3-7 dni, zwiększaj stopniowo. Nie ma sensu zaczynać od 100 mg dziennie, bo to nie przyspiesza efektu, a tylko zwiększa ryzyko skutków ubocznych. Najczęstsze to senność, suchość w ustach, łagodne zawroty głowy.
Pełny efekt stabilizuje się po 2-4 tygodniach regularnego stosowania. Kannabinoidy to modulatory układu ECS, nie „mocniejsze tabletki”. Działają poprzez przywracanie homeostazy, a to wymaga czasu. Cierpliwość jest kluczem do sukcesu suplementacji.
Jedna kropla oleju 5% zawiera około 2,5 mg kannabinoidu, 10% około 5 mg, 15% około 7,5 mg. Standardowy olej 10 ml ma około 200 kropli. Typowa dawka 20 mg CBD z oleju 5% to 8 kropli, z oleju 10% to 4 krople. Precyzyjne dawkowanie ułatwiają pipety miarowe dostarczane z olejami.
Formy przyjmowania kannabinoidów
Oleje w kroplach podjęzykowych to najszybsze wchłanianie. Efekt pojawia się w 15-45 minut, biodostępność sięga 13-19%. Krople pozwalają łatwo modulować dawkę. Trzymaj olej pod językiem 60-90 sekund przed połknięciem dla maksymalnej absorpcji przez naczynia krwionośne śluzówki.
Kapsułki miękkie oferują powtarzalną dawkę i wygodę. Działanie jest wolniejsze (60-120 minut), biodostępność niższa (6-10%). Przyczyną jest efekt pierwszego przejścia przez wątrobę, gdzie enzymy P450 metabolizują znaczną część kannabinoidów. Żelki (edibles) działają podobnie, z dodatkowym wolnym uwalnianiem.
Waporyzacja daje najszybsze wchłanianie, czyli efekt w 2-10 minut, biodostępność 30-50%. To jednak forma wymagająca urządzenia i praktyki. Topikale (kremy, maści) działają miejscowo, nie wchodzą do krwiobiegu. Nadają się do punktowej regeneracji stawów i skóry, ale nie do systemowego wsparcia.
Interakcje z lekami
CBD i inne kannabinoidy hamują enzymy cytochromu P450, głównie CYP3A4 i CYP2C9. To może wpływać na metabolizm wielu leków: warfaryny, statyn, leków przeciwpadaczkowych, niektórych antydepresantów, niektórych leków kardiologicznych (PMC, 2019). Około 50% leków na rynku jest metabolizowanych przez CYP3A4.
Przed łączeniem kannabinoidów z lekami zawsze skonsultuj się z lekarzem lub farmaceutą. Jeśli bierzesz leki, rozdziel ich przyjmowanie w czasie, czyli kannabinoidy minimum 2 godziny przed lub po leku. Monitoruj efekty i zgłoś lekarzowi każdą zmianę w działaniu leków. Niektóre interakcje mogą być klinicznie istotne.
Kiedy unikać kannabinoidów?
Ciąża i karmienie piersią: brak wystarczających danych o bezpieczeństwie, FDA odradza stosowanie CBD w tych okresach. Choroby wątroby: kannabinoidy są metabolizowane w wątrobie, przy zaburzeniach jej funkcji zalecana jest szczególna ostrożność. Poważne zaburzenia psychiczne: szczególnie THC może nasilać objawy psychotyczne u osób predysponowanych.
Dzieci: stosowanie CBD u dzieci wyłącznie pod kontrolą lekarza (np. Epidiolex w opornych padaczkach). Osoby po transplantacji: interakcje z lekami immunosupresyjnymi. Osoby w trakcie chemioterapii: kannabinoidy mogą wpływać na metabolizm leków cytostatycznych. W każdym z tych przypadków wymagana jest konsultacja specjalistyczna.
Jakie choroby mogą wspierać kannabinoidy?
Kannabinoidy badane są w kontekście ponad 100 jednostek chorobowych, z najmocniejszymi dowodami w padaczce, przewlekłym bólu, spastyczności, nudnościach po chemioterapii i zaburzeniach lękowych. W 2018 roku WHO uznała CBD za substancję o znaczącym potencjale terapeutycznym i dobrym profilu bezpieczeństwa (WHO, 2018).
Lista schorzeń, w których kannabinoidy mają udokumentowany potencjał: oporne padaczki dziecięce (Epidiolex zatwierdzony FDA), przewlekły ból neuropatyczny, spastyczność w stwardnieniu rozsianym, nudności i wymioty po chemioterapii, jadłowstręt w AIDS, zaburzenia lękowe, bezsenność, migrena, fibromialgia, IBS, trądzik pospolity, choroba Parkinsona, choroba Huntingtona.
Dla większości tych wskazań dowody mają charakter mieszany. Silne dowody kliniczne istnieją dla padaczek dziecięcych i stwardnienia rozsianego. Umiarkowane dla bólu i lęku. Wczesne (głównie przedkliniczne) dla chorób neurodegeneracyjnych i nowotworowych. Brakuje badań długoterminowych dla wielu wskazań.
Nadzieje związane z kannabinoidami w onkologii są duże, ale dane kliniczne wciąż ograniczone. Badania in vitro pokazują działanie proapoptotyczne i antyangiogenne różnych kannabinoidów wobec komórek nowotworowych. To jednak eksperymenty w probówce, nie badania na pacjentach. Kannabinoidy mogą wspierać terapię onkologiczną (redukcja bólu, nudności, poprawa apetytu), ale nie zastępują chemioterapii.
Lęk i depresja – co mówią badania?
Meta-analiza 2020 roku objęła ponad 30 badań nad CBD w lęku. 52% pacjentów z lękiem uogólnionym zgłosiło znaczącą poprawę po 8 tygodniach suplementacji (Medical Cannabis and Cannabinoids, 2023). Skuteczne dawki mieściły się w zakresie 25-75 mg dziennie. Efekt porównywalny z niektórymi lekami pierwszego rzutu, ale z lepszym profilem bezpieczeństwa.
W depresji dowody są mniej jednoznaczne. CBD może wspierać terapię przeciwdepresyjną jako adjuwant, ale nie zastępuje leków pierwszego rzutu. W modelach zwierzęcych CBD działa jak szybki antydepresant, aktywując receptory 5-HT1A. U ludzi ten efekt nie jest jeszcze dobrze udokumentowany w randomizowanych badaniach klinicznych.
Ból przewlekły i neuropatyczny
Ból jest jednym z najlepiej zbadanych wskazań dla kannabinoidów. Przegląd 2017 roku obejmujący 27 badań klinicznych (National Academies of Sciences) uznał „substantial evidence” dla skuteczności kannabinoidów w przewlekłym bólu dorosłych. Redukcja bólu wynosi średnio 30-50% w porównaniu z placebo.
W Polsce medyczna marihuana z THC jest dostępna dla pacjentów z przewlekłym bólem opornym na inne leki. CBD bez recepty może wspierać terapię, ale nie zastępuje leków. Kombinacja CBD+THC w preparatach rejestrowanych (np. Sativex) stosowana jest w spastyczności w stwardnieniu rozsianym z dobrą skutecznością.
Sen i bezsenność
W badaniu 2019 roku 72 pacjentów z zaburzeniami snu otrzymało 25-75 mg CBD dziennie. Po 1 miesiącu 66% zgłosiło poprawę jakości snu (PMC, The Permanente Journal, 2019). Efekt był trwały i nie towarzyszyły mu istotne skutki uboczne. To badanie często przytaczane w dyskusji o potencjale CBD w bezsenności.
CBN bywa promowany jako „kannabinoid snu”, ale dowody są mniejsze niż dla CBD. Mieszanki CBN+CBD z dodatkiem mircenu z melonu czy lawendy wykorzystują efekt otoczenia. W praktyce 20-30 mg CBD 1-2 godziny przed snem to typowa konfiguracja u osób dorosłych.
Najczęściej zadawane pytania
Czym dokładnie są kannabinoidy?
Kannabinoidy to grupa związków chemicznych, które oddziałują z receptorami kannabinoidowymi w organizmie. Dzielą się na fitokannabinoidy (roślinne, np. CBD, THC, CBG), endokannabinoidy (wytwarzane przez organizm, np. anandamid) i syntetyczne. W konopi Cannabis sativa L. zidentyfikowano ponad 150 fitokannabinoidów (PubMed, 2023).
Jak działa układ endokannabinoidowy (ECS)?
Układ endokannabinoidowy składa się z receptorów CB1 i CB2, endokannabinoidów (anandamid, 2-AG) oraz enzymów metabolicznych (FAAH, MAGL). ECS reguluje homeostazę organizmu: sen, nastrój, apetyt, odpowiedź immunologiczną i odczuwanie bólu. Odkryto go w latach 90. XX wieku (PMC, 2020).
Czym różnią się receptory CB1 i CB2?
Receptory CB1 znajdują się głównie w ośrodkowym układzie nerwowym i odpowiadają za efekty psychoaktywne THC. Receptory CB2 występują głównie w układzie immunologicznym i obwodowym, regulują stan zapalny. Gęstość CB1 w mózgu jest 10-krotnie wyższa niż receptorów opioidowych (Frontiers in Pharmacology, 2020).
Czy CBD i kannabinoidy są legalne w Polsce w 2026 roku?
CBD, CBG, CBN, CBC i inne naturalne kannabinoidy z konopi włóknistych są w Polsce legalne pod warunkiem zawartości THC poniżej 0,3%. Podstawa prawna: Ustawa o przeciwdziałaniu narkomanii (Dz.U. 2005 Nr 179 poz. 1485). THC pozostaje substancją kontrolowaną poza programem medycznej marihuany.
Na czym polega efekt otoczenia (entourage effect)?
Efekt otoczenia to synergia między kannabinoidami, terpenami i flawonoidami konopi. Całość ekstraktu działa silniej niż suma pojedynczych związków. Koncepcję opisali Russo i Mechoulam w British Journal of Pharmacology (PMC, 2011). Dlatego 62% użytkowników preferuje oleje szerokospektralne (Project CBD, 2023).
Jaka jest różnica między fitokannabinoidami a endokannabinoidami?
Fitokannabinoidy pochodzą z rośliny konopi (CBD, THC, CBG) i naśladują działanie endokannabinoidów. Endokannabinoidy, jak anandamid i 2-AG, są wytwarzane przez organizm ssaków na żądanie. Struktura jest różna, ale oba typy aktywują te same receptory CB1 i CB2 (Cannabis and Cannabinoid Research, 2021).
Czy niedobór endokannabinoidów może powodować choroby?
Hipoteza klinicznego niedoboru endokannabinoidów (CECD) sugeruje związek z migreną, fibromialgią i zespołem jelita drażliwego. Russo (2016) opisał dowody na obniżony poziom anandamidu u pacjentów z tymi schorzeniami (PMC, 2016). Suplementacja fitokannabinoidami może częściowo równoważyć tę dysfunkcję.
Ile jest różnych kannabinoidów w konopi?
W roślinie Cannabis sativa L. zidentyfikowano ponad 150 fitokannabinoidów, a łączna liczba związków chemicznych przekracza 500 (PubMed, 2023). Do najważniejszych należą THC, CBD, CBG, CBN, CBC, THCV i CBDV. Większość występuje w roślinie pierwotnie jako kwasy kannabinoidowe (THCA, CBDA), które dekarboksylują się pod wpływem ciepła.
Artykuł ma charakter informacyjno-edukacyjny i nie stanowi porady medycznej. Przed rozpoczęciem stosowania konopi lub CBD w celach terapeutycznych skonsultuj się z lekarzem, zwłaszcza jeśli przyjmujesz inne leki, jesteś w ciąży lub karmisz piersią.
Autor: Michał Waluk, Redaktor bloga u Bucha
Data publikacji: 27 września 2025
Ostatnia aktualizacja: 23 kwietnia 2026